- npz.sk - Nieleczona kiła może prowadzić do śmierci. Zarażasz się nie tylko podczas seksu, ale także w wyniku niewłaściwej higieny.
- uvzsr.sk - Kiła
- solen.cz - Choroby seksualne I.
- solen.sk - Kiła
- solen.sk - Kiła w dzieciństwie
- dermatologiepropraxi.cz - Syphilis secundaria papulosquamosa u 55-letniego pacjenta
- fmed.uniba.sk - Zmiany w jamie ustnej
Kiła: Jakie są objawy, etapy, trwałe skutki? Jak jest przenoszona?

Pomimo znacznych postępów w diagnostyce, kiła pozostaje poważnym problemem medycznym i społecznym. W ostatnich latach coraz więcej przypadków dotyczy coraz młodszych grup wiekowych, w tym dzieci i młodzieży.
Cechy
Podczas gdy w przeszłości choroba ta miała bardzo ostrą postać i szybki przebieg, dziś jest raczej przewlekła i ma wiele faz.
Kiła jest chorobą przenoszoną drogą płciową wywoływaną przez bakterie Treponema pallidum. Można się nią wielokrotnie zarazić, ponieważ nie pozostawia ona odporności na całe życie.
Okres inkubacji choroby (czas od wniknięcia czynnika zakaźnego do organizmu do pojawienia się pierwszych objawów) wynosi zwykle 3 tygodnie (od 9 do 90 dni).
Okres zakaźności trwa w 1. i 2. stadium choroby i może wynosić 2-4 lata w przypadku nieleczonej kiły.

Choroba przenosi się z człowieka na człowieka
- przez ślinę
- ejakulat (nasienie)
- przez wydzielinę z pochwy
- krew
- chorą skórę
Zbiórki
Jak powstaje kiła i jaki jest mechanizm jej powstawania?
- Bakteria kiły dostaje się do organizmu przez skórę lub błony śluzowe w wyniku drobnych urazów.
- Podróżuje do najbliższych węzłów chłonnych i rozprzestrzenia się dalej przez krew, uszkadzając same naczynia krwionośne.
- Nieleczona bakteria może również przedostać się poza układ krwionośny, najczęściej do skóry, kości, a w końcowym stadium do układu nerwowego.
objawy
- promiskuityzm (częsta zmiana partnerów seksualnych)
- nieprzestrzeganie zasad bezpiecznego seksu, tj. niestosowanie antykoncepcji barierowej (prezerwatyw)
- zanieczyszczenie (brudnymi) przedmiotami używanymi przez pacjenta z kiłą w czasie, gdy bakterie są wydalane z organizmu (szczoteczka do zębów, sztućce, naczynia, ręczniki, ubrania...)
- niski poziom higieny w gospodarstwie domowym, w którym mieszka pacjent
- z zakażonej matki na płód w czasie ciąży (kiła wrodzona).
Kiła występuje w postaci nabytej lub wrodzonej. Kiła nabyta dzieli się dalej na wczesną i późną.
Kiła wczesna (według WHO kiła nabyta mniej niż 2 lata temu) obejmuje:
- kiłę pierwotną (ang.
- kiłę wtórną (drugorzędową, następczą)
- kiłę wczesną utajoną (ukrytą).
Kiła późna (według WHO jest to kiła nabyta ponad 2 lata temu) obejmuje:
- kiłę późną utajoną (ukrytą)
- kiłę trzeciorzędową (kiłę gumowatą, kiłę sercowo-naczyniową i kiłę układu nerwowego)
Kiła wrodzona (syphilis congenita)
Kiła wrodzona może być przenoszona z matki na płód podczas ciąży, jeśli zakażona kobieta odmawia leczenia. Takie dzieci mają poważnie uszkodzone serca, mózgi i oczy. Jedna czwarta zakażonych dzieci rodzi się martwa lub umiera wkrótce po urodzeniu.
Jako środek zapobiegawczy przed problemami z płodem, badanie krwi na obecność kiły w organizmie jest zwykle wykonywane u każdej kobiety w ciąży.
Najczęściej do faktycznego przeniesienia choroby dochodzi między 2. a 5. miesiącem ciąży.
Udowodniono, że dziecko chore na syfilis może urodzić się tylko z matki chorej na syfilis. Zakażenie ojca nie ma decydującego wpływu na możliwość przeniesienia choroby na płód.
Uszkodzenie płodu lub dziecka zależy głównie od stadium choroby, w którym znajdowała się matka podczas ciąży. Do zakażenia może dojść w dowolnym momencie ciąży, chociaż ryzyko zakażenia prawdopodobnie wzrasta wraz z długością ciąży.
Im wcześniej w ciąży płód wejdzie w kontakt z infekcją, tym większe ryzyko uszkodzenia. We wczesnych stadiach choroby matki prawdopodobieństwo przeniesienia jest najwyższe, a stopień niepełnosprawności najpoważniejszy.
Nasilenie objawów kiły wrodzonej jest niezwykle zmienne i może wahać się od najcięższych postaci z rozległym zajęciem wielu układów narządów do minimalnych nieprawidłowości laboratoryjnych lub radiologicznych u bezobjawowych noworodków.
Los płodu i dziecka zależy również od tego, czy matka była odpowiednio leczona w czasie ciąży.
W zależności od aktywności choroby u matki mogą wystąpić następujące objawy
- poronienie
- przedwczesny poród
- poród martwego płodu
- poród żywego noworodka z aktywną kiłą
- urodzenie pozornie zdrowego dziecka
- urodzenie zdrowego dziecka bez kiły
Do przeniesienia kiły na płód dochodzi najczęściej przez łożysko po 16-20 tygodniach życia wewnątrzmacicznego.
Transmisja przezłożyskowa (przez łożysko) jest najczęstsza. Transmisja podczas porodu jest rzadka i występuje tylko wtedy, gdy matka zaraziła się w późnych tygodniach ciąży lub tuż przed porodem.
Taka kiła u dziecka nie jest wrodzona, ale nabyta i przebiega jak kiła nabyta. Płód nie ma wystarczająco funkcjonalnego dojrzałego układu odpornościowego.
Treponemy namnażają się i powodują w organizmie:
- zapalenie
- ropnie
- martwicę
- toksyczne uszkodzenie narządów rozwijającego się płodu, ponownie powodując zaburzenia ogólnego rozwoju i nieprawidłowości w tworzeniu się rosnących narządów
Uszkadza to również gruczoł dziecka, grasicę (znajdującą się za mostkiem), dlatego układ odpornościowy jest trwale uszkodzony.
Konsekwencją powyższych procesów i cechą charakterystyczną kiły wrodzonej w okresie poporodowym mogą być trzy rodzaje zmian, a mianowicie
- zmiany niespecyficzne - podobne do wtórnych objawów kiły
- specyficzne objawy - podobne do kiły trzeciorzędowej
- stygmaty - trwałe uszkodzenia i anomalie rozwojowe.
Kiła płodowa (kiła prenatalna)
Rozpoczyna się w 16 tygodniu życia wewnątrzmacicznego. Treponema przenika przez łożysko, dlatego kiła płodowa jest często przyczyną przedwczesnych porodów i martwych urodzeń w szóstym i siódmym miesiącu ciąży.
Treponemy tkankowe są czynnikami wywołującymi masywne rozsiane (rozproszone) infekcje w tkankach, a także występują w pępowinie i łożysku.
Typowe objawy to:
- infiltracja narządów (przenikanie obcych elementów)
- maceracja płodu (zrzucanie skóry płodu in utero)
- syfilityczne zapalenie kości i stawów (zapalenie kości i chrząstki w tym samym czasie)
- zapalenie wątroby (wirusowe zapalenie wątroby)
- zapalenie płuc (zapalenie płuc typowe dla kiły)
- ropnie prosówkowe (liczne ogniska - ubytki otoczone błoną i wypełnione ropą)
- ograniczone nacieki
Dzieci z kiłą wrodzoną:
- rodzą się przedwcześnie
- są odwodnione
- mają niską masę urodzeniową
- skóra ma postarzały wygląd
- żółtawe przebarwienia
- mają plamy syfilityczne - duże nacieki jasnoczerwone o gładkiej błyszczącej powierzchni o różnym nasileniu i są jednym z decydujących objawów
- nacieki wokół ust i powstawanie blizn jako trwałych stygmatów - blizny papugi.
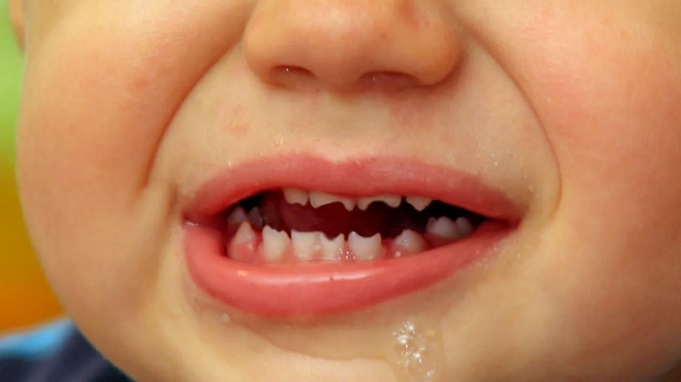
Późna kiła wrodzona charakteryzuje się typowymi stygmatami (śladami) po drugim roku życia dziecka:
Triada Hutchinsona
- zajęcie uzębienia - typowe siekacze o beczkowatym kształcie z powierzchniami siecznymi, zużycie w kształcie półksiężyca, wydrążone, oddzielone szczeliną, guzki Księżyca na zębach trzonowych, przebarwienia zębów
- śródmiąższowe zapalenie rogówki do ślepoty
- głuchota
Na podstawie powyższych zaburzeń typowy habitus w późnej kile wrodzonej można opisać następująco: pacjenci wyróżniają się opóźnionym wzrostem, brakiem drugorzędnych cech płciowych.
Czoło jest wypukłe z wyraźnymi guzami bocznymi (czoło olimpijskie). Wskazane jest wodogłowie umiarkowanego stopnia. Nieregularności kości czaszki powodują deformacje czaszki (czaszka przegubowa).
Kiła nabyta
Prawdopodobnie najbardziej znanym objawem kiły jest twarde owrzodzenie w miejscu zakażenia. Jednak po pewnym czasie choroba rozprzestrzenia się na całe ciało, tak że wysypka pojawia się na błonach śluzowych w jamie ustnej, ale także na skórze.
Wczesny etap choroby zostaje później zastąpiony okresem bezobjawowym, co prowadzi do błędnego przekonania, że choroba minęła.
Nieleczona kiła stopniowo rozprzestrzenia się na wszystkie części ciała, stając się chorobą ogólnoustrojową. Atakuje nie tylko skórę i błony śluzowe, ale także serce, kości, mózg i rdzeń kręgowy.
W ostatnim stadium przechodzi w postępujący paraliż, który wpływa na zdrowie psychiczne.
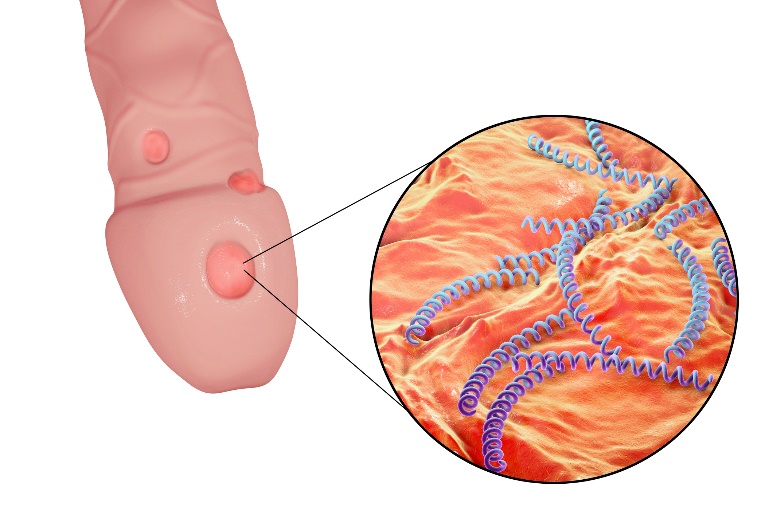
Kiła ma cztery etapy:
1. pierwszy etap: Etap pierwotny występuje średnio w ciągu 3 tygodni od zakażenia i charakteryzuje się pojawieniem się twardego owrzodzenia w miejscu wniknięcia infekcji.
Wrzód ten najczęściej pojawia się na narządach płciowych lub w jamie ustnej, na błonie śluzowej lub na wargach. Później pojawia się zaczerwienienie i bolesny obrzęk węzłów chłonnych.
Etap 2: Po pewnym czasie twardy wrzód znika i pojawia się drugi etap, który może wystąpić w ciągu około dwóch lat od wystąpienia pierwszych objawów.
Infekcja rozprzestrzenia się przez krwiobieg do organizmu. Na skórze pojawiają się wrzody, czasem czerwone, czasem pokryte łuskami. Później następuje utrata owłosienia twarzy, zwłaszcza brwi, a u mężczyzn zarostu.
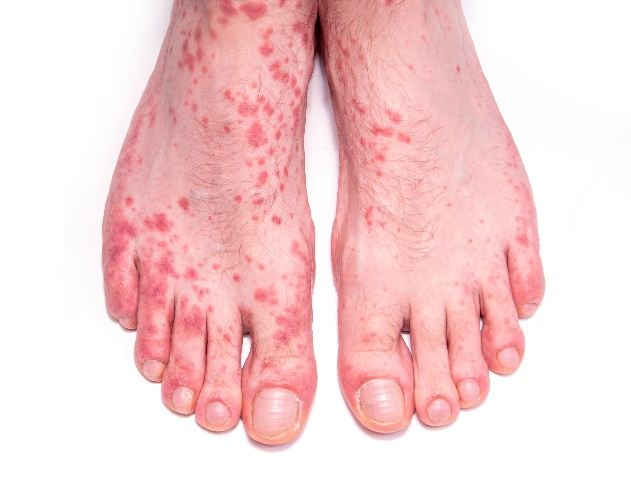
3. trzeci etap: ten etap nazywany jest niezakaźnym i może wystąpić po kilku latach.
Na tym etapie pojawiają się objawy na skórze w postaci różnych guzków. Towarzyszą temu objawy neurologiczne. Zaczynają występować przewlekłe stany zapalne i infekcje nerek, układu mięśniowo-szkieletowego, oczu, wątroby, a zwłaszcza mózgu i ośrodkowego układu nerwowego.
Etap 4: Ostatni, czwarty etap może wystąpić w nieleczonej chorobie w ciągu 10 do 20 lat i jest bardzo indywidualny dla każdej osoby.
Na tym etapie dochodzi do zmian zwyrodnieniowych w układzie nerwowym i mózgu, paraliżu, zaniku odruchów, a później problemów psychicznych na poziomie demencji. Pod koniec tego etapu następuje śmierć.
Tabela przedstawia miejsca wystąpienia i objawy choroby
| Miejsce wniknięcia bakterii | Objawy | ||
| 1. Pierwszy etap | 2. Drugi etap | 3. Trzeci etap | |
| Penis | Zmęczenie | Zmęczenie | utrata pamięci |
| Zewnętrzne części żeńskich narządów płciowych | Twardy, bezbolesny wrzód (ulcus durum) | wysypki na całym ciele | niewydolność neurologiczna |
| Wewnętrzne części pochwy | obrzęk węzłów chłonnych w pobliżu miejsca zakażenia | obrzęk węzłów chłonnych w innych częściach ciała | uszkodzenie serca, naczyń krwionośnych, skóry, kości i stawów |
| Okolice narządów płciowych | osłabienie | utrata włosów | uszkodzenie mózgu - demencja |
| Usta | wzrost temperatury ciała | plamy na błonach śluzowych, skórze i ustach | upośledzona zdolność wyrażania myśli |
| Konečník | ból głowy (cephalea) | utrata pigmentu | dezorientacja |
| Inne | ból mięśni, kości | szaro-białe plamy lub otwarte zmiany na narządach płciowych | ślepota, utrata odruchów, całkowita demencja |
| utrata włosów na ciele | gorączka | nerwowość | |
4. w ostatnim (czwartym) stadium kiły osoba staje się ślepa, traci wszystkie odruchy, cierpi na wyciek moczu i kału oraz jest całkowicie otępiała. Choroba kończy się śmiercią.
Co ułatwia rozprzestrzenianie się choroby?
Kluczowe znaczenie dla rozpowszechnienia kiły w społeczności ma to, czy istnieją zachowania ryzykowne, które sprzyjają rozprzestrzenianiu się choroby po jej wprowadzeniu do społeczności.
Przyspiesza to rozprzestrzenianie się choroby:
- Przypadkowy seks bez zabezpieczenia z partnerem (bez prezerwatywy), którego stan zdrowia i wcześniejsze zachowania seksualne nie są nam znane. Osoba i tak może zarazić się poprzez stosunek pochwowy, analny lub oralny.
- Częsta zmiana partnerów seksualnych, prostytucja.
- Seks bez zabezpieczenia (bez prezerwatywy). Do zakażenia może dojść przez genitalia, odbyt, usta.
- Wstrzykiwanie narkotyków - podawanie narkotyków za pomocą zużytej igły, strzykawki lub poprzez dzielenie się roztworem narkotyku z inną osobą.
- Tatuowanie lub przekłuwanie skóry (piercing skóry) przy użyciu igieł i przedmiotów, które nie były sterylne przed uszkodzeniem skóry.
Diagnostyka
Kiła jako zakaźna choroba przenoszona drogą płciową podlega również zgłoszeniu władzom państwowym.
Najczęstsza procedura:
- Wywiad - Podstawą rozpoznania jest wywiad lekarski i obraz kliniczny, w którym określa się obecność objawów zewnętrznych, zajęcie nerwów czaszkowych czy stan źrenic.
- Badanie serologiczne - w ramach diagnostyki pośredniej wykonuje się badania serologiczne, testy nietreponemalne i treponemalne lub na obecność specyficznych substancji IgG
- Badania laboratoryjne - w ramach diagnostyki bezpośredniej wykonywane są badania mikroskopowe i laboratoryjne, a także wykrywanie bezpośredniego antygenu immunofluorescencyjnego.
- Inne badania - Oprócz wyżej wymienionych badań wykonuje się badanie płynu mózgowo-rdzeniowego, testy wykluczające kiłę układu nerwowego oraz wykrywanie indeksu TPHA.
W pierwszym etapie wykonuje się badania dermatowenerologiczne (badanie chorób skóry i narządów płciowych) oraz badania mikroskopowe tkanki uzyskanej z twardego owrzodzenia, które jest jednym z typowych objawów.
Dalsze specyficzne testy w późniejszych stadiach choroby muszą być przeprowadzane w wysoce wyspecjalizowanych laboratoriach.
Testy są ograniczone czasowo, około 4 tygodnie po zakażeniu, jeśli chodzi o testy serologiczne i laboratoryjne.
Czy mogę wykonać test na kiłę w domu?
Tak, domowe testy na kiłę są również sprzedawane w aptekach.
Testowanie w domu może być dla wielu osób akceptowalną alternatywą dla wizyty u specjalisty. Należy jednak pamiętać, że testy te mają jedynie charakter orientacyjny. Jeśli wystąpią objawy, należy skontaktować się z lekarzem.
Test domowy polega na pobraniu kropli krwi do kasety testowej, która ujawni obecność przeciwciał organizmu przeciwko bakteriom kiły i pojawi się jeden lub dwa kolorowe paski, w zależności od rodzaju testu.
Wynik ujemny niekoniecznie wyklucza zakażenie, ponieważ organizm potrzebuje czasu, aby wytworzyć wystarczającą ilość przeciwciał do wykrycia we krwi.
Zaletą jest jednak to, że ewentualną infekcję można wykryć stosunkowo szybko. Jeśli test wykryje przeciwciała we krwi, konieczne jest udanie się do lekarza.
W niektórych przypadkach lepiej jest powtórzyć test po pewnym czasie.
Na przykład: jeśli pierwszy test nie wykazał obecności kiły, ale osoba wykazuje te same objawy i manifestacje. W takim przypadku przeciwciała mogły nie zostać jeszcze wytworzone w organizmie w wystarczających ilościach, aby pojawić się we krwi podczas pierwszego testu.

Kurs
Ochorenie prebieha viacerými štádiami, tak ako bolo opísané v časti príznaky.
Czy istnieje profilaktyka kiły? Jak chronić się przed kiłą?
- Kluczem jest wierność partnerom seksualnym i przestrzeganie zasad bezpiecznego seksu, tj. stosowanie antykoncepcji barierowej (prezerwatyw).
- Konsekwentne wybieranie partnerów seksualnych.
- Wszystkie kobiety w ciąży muszą udać się do ginekologa w czasie ciąży i poddać się leczeniu w przypadku wykrycia kiły.
- Bakteria wywołująca tę chorobę jest wrażliwa na powszechnie dostępne środki dezynfekujące, które skutecznie ją niszczą, dlatego ważna jest higiena w domu, stosowanie środków dezynfekujących podczas sprzątania, prania w domu osoby chorej.
Nie ma szczepionki (inokulacji) przeciwko kile!
Tylko zapobieganie!
Historia choroby i ciekawe fakty na temat kiły
Kiła, zwana również lues, pojawiła się w Europie dzięki przywiezieniu choroby przez załogę statku Krzysztofa Kolumba już w 1493 roku.
Następnie choroba rozprzestrzeniła się masowo w ciągu następnych kilku lat. Choroba objawia się oszpeceniem wyglądu zewnętrznego osoby dotkniętej chorobą. Często w początkowych stadiach dochodziło już do śmierci, ponieważ nieleczona choroba atakuje praktycznie cały organizm, najczęściej skórę, kości, serce i mózg.
Czasami może również prowadzić do innych zaburzeń psychicznych.
Choroba miała inną nazwę w każdej części Europy. Na przykład w Niemczech była to syfilityczna zmiana lub wysypka. W XVI wieku Francja nazwała tę chorobę neapolitańską, od roku 1494, kiedy francuski król Karol VIII oblegał Neapol, ale musiał odwołać atak z powodu masowego rozprzestrzeniania się kiły w jego armii.
Przypadek ten jest również najwcześniejszym i pierwszym udokumentowanym przypadkiem epidemii kiły w Europie, ale z pewnością nie ostatnim.
Co ciekawe, Polacy nazywali kiłę chorobą niemiecką, a Rosjanie chorobą polską, biorąc pod uwagę, skąd pochodziła choroba.
Okres renesansu, który nastąpił po wprowadzeniu kiły do Europy, był więc bezpośrednio związany z tą chorobą, a wielu władców, artystów i innych sławnych ludzi jej nie uniknęło.
Na przykład Franciszek I, Henryk VIII, Iwan IV Groźny, kardynał Richelieu, Katarzyna Wielka, Piotr Wielki - wszyscy chorowali na syfilis. Wbrew legendzie Lenin, przywódca rewolucji bolszewickiej, nie umarł na syfilis, choć również był nim dotknięty.
Jak to jest traktowane: Kiła - Lues
Leczenie kiły: najpierw antybiotyki i inne leki
Pokaż więcejKiła jest leczony przez
Inne nazwy
Interesujące zasoby