- ncbi.nlm.nih. gov - Myasthenia Gravis, Beloor Suresh A, Asuncion RMD.
- ncbi.nlm.nih. gov - Myasthenia Gravis: A Review, Annapurni Jayam Trouth, Alok Dabi, Noha Solieman, Mohankumar Kurukumbi, and Janaki Kalyanam.
- mayoclinic.org - miastenia gravis
- my.clevelandclinic. org - Myasthenia gravis (MG) - Cleveland Clinic
- solen.sk - MYASTHENIA GRAVIS IN THE AMBULANCE OF YASTHENIA GRAVIS IN THE AMBULANCE OF PRACTICE, Peter Špalek, Centre for Neuromuscular Diseases, Neurological Clinic SZU, FNsP Bratislava - Ružinov
- solen.cz - Myasthenia gravis, MUDr. Jiří Pitiha, Centrum Myasthenia Gravis, Klinika Neurologiczna I Wydziału Lekarskiego Uniwersytetu Karola w Pradze, Centrum Klinicznych Nauk Neurologicznych, Oddział Neurologiczny KZ a.s. - Nemocnice Teplice o. z., Teplice
Miastenia: czym jest i jakie są jej objawy + przyczyny

Miastenia jest stosunkowo rzadką chorobą autoimmunologiczną atakującą połączenia nerwowo-mięśniowe. Objawia się zmiennym osłabieniem mięśni, które może wpływać między innymi na ważne mięśnie oddechowe. Może prowadzić do tak zwanego kryzysu miastenicznego, stanu nagłego i zagrażającego życiu.
Najczęstsze objawy
- Złe samopoczucie
- Zaburzenia mowy
- Chrypka
- Duchowość
- Podwójne widzenie
- Obrona
- Opadające powieki
- Zaburzenia połykania
- Osłabienie mięśni
- Zmęczenie
- Wymioty
Cechy
Częstość jej występowania wynosi 200 przypadków na 100 000 mieszkańców, co czyni ją rzadką chorobą, jednak większość lekarzy spotka się z nią w swojej praktyce.
Choroba najczęściej dotyka młode kobiety lub starszych mężczyzn.
Dziecięca postać MG jest stosunkowo rzadka w świecie zachodnim, występując głównie w krajach azjatyckich, gdzie około 50% pacjentów ma mniej niż 15 lat.
Jej typowe objawy obejmują zmienne osłabienie mięśni, które jest bardziej nasilone w godzinach popołudniowych i po wysiłku. Z kolei rano i po odpoczynku objawy są nieobecne.
Zwykle dotyka mięśni oczu, szyi i kończyn.
U dzieci objawia się głównie osłabieniem mięśni zewnątrzgałkowych.
Zbiórki
Krążek nerwowo-mięśniowy to miejsce, w którym zakończenia nerwowe łączą się z włóknami mięśniowymi. Połączenie to zapewnia przekazywanie impulsów elektrycznych z nerwów do mięśni.
Połączenie nerwów ze sobą lub nerwów z mięśniami nazywane jest synapsą. Szczególnym rodzajem synapsy jest również krążek nerwowo-mięśniowy.
Specyficzna substancja chemiczna zwana acetylocholiną jest wydzielana z nerwu do szczeliny między nerwem a mięśniem. Acetylocholina wiąże się z receptorami na włóknie mięśniowym i rozpoczyna kaskadę reakcji chemicznych, które prowadzą do skurczu mięśni.
W ten sposób kontrolowany jest cały ruch w naszym ciele.
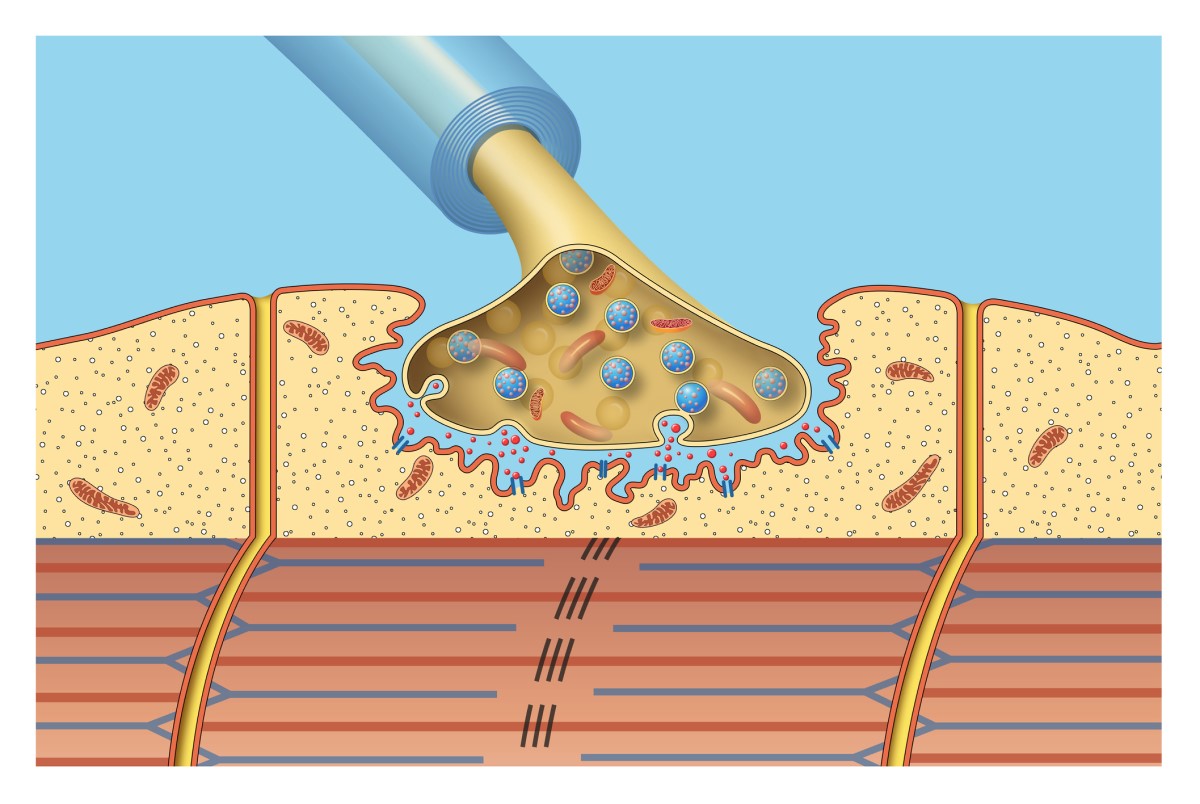
W miastenii wytwarzane są autoprzeciwciała lub przeciwciała odpornościowe przeciwko własnym tkankom organizmu.
Te autoprzeciwciała zajmują do dwóch sąsiadujących receptorów acetylocholiny, zmniejszając pojemność i rezerwę funkcjonalną dla odpowiedniej transmisji nerwowo-mięśniowej.
Ponadto aktywowane są procesy immunologiczne, prowadzące do zniszczenia błony postsynaptycznej mięśnia, co całkowicie wyłącza proces transmisji nerwowo-mięśniowej.
Oznacza to, że informacje o ruchu są prawidłowo przekazywane przez nerwy, ale nie docierają już do mięśni. Dlatego ruch nie jest ostatecznie wykonywany.
Około 80% osób z MG ma pozytywny wynik testu na obecność tych specyficznych autoprzeciwciał.
U młodych osób, które zachorowały przed 45 rokiem życia, grasica odgrywa ważną rolę w rozwoju MG.
Grasica (znana również jako gruczoł niemowlęcy) jest głównym narządem odpornościowym, w którym w dzieciństwie powstają limfocyty T. Znajduje się w klatce piersiowej, a jej rozmiar zmienia się wraz z wiekiem.
U dzieci jest największy i osiąga rozmiar sięgający od tarczycy do serca. Z wiekiem kurczy się i zamienia w tkankę tłuszczową. W wieku dorosłym jest mały. Znajduje się za mostkiem i ma nieregularny kształt.
U niektórych osób może wystąpić przerost grasicy, czyli wzrost jej komórek i powiększenie.
Na powierzchni tych tak zwanych komórek mioidalnych znajdują się białka podobne do receptora acetalcholiny (AChR). Są one rozpoznawane przez limfocyty T jako obce i rozpoczyna się przeciwko nim atak autoimmunologiczny.
Skutkuje to autoimmunologicznym stanem zapalnym z aktywacją zarówno limfocytów T, jak i limfocytów B oraz produkcją autoprzeciwciał.
Ponadto w mięśniach znajdują się inne białka, takie jak białko strukturalne "specyficzna dla mięśni kinaza tyrozynowa" (MuSK).
Przeciwciała przeciwko temu białku i niektórym innym strukturom na błonie postsynaptycznej wykryto również u niektórych pacjentów z miastenią.
MuSK w miastenii ma cechy kliniczne, które znacznie różnią się od miastenii z innymi autoprzeciwciałami. Występuje częściej u kobiet. Stosunkowo oszczędza mięśnie zewnątrzgałkowe i często wpływa na mięśnie opuszkowe, twarzy i szyi.
Kryzys miasteniczny jest również powszechny w MuSK MG.
Około 13% pacjentów ma miastenię związaną z trwającym nowotworem złośliwym. W tym czasie miastenia jest określana jako paranowotworowa. Najczęściej jest to grasiczak, który jest łagodnym nowotworem grasicy.
Miastenia jest chorobą autoimmunologiczną, dlatego często występuje w połączeniu z innymi chorobami autoimmunologicznymi, takimi jak autoimmunologiczne zapalenie tarczycy.
Klasyfikacja miastenii
W zależności od rodzaju objawów klinicznych i rodzaju autoprzeciwciał, MG można podzielić na różne podgrupy.
Każda grupa inaczej reaguje na leczenie i dlatego ma inne rokowania:
- MG o wczesnym początku - Wiek w momencie wystąpienia objawów wynosi mniej niż 50 lat, związany z hiperplazją grasicy.
- MG o późnym początku - wiek wystąpienia objawów przekracza 50 lat i wiąże się z atrofią (kurczeniem się) grasicy.
- MG związane z grasiczakiem
- MG z przeciwciałami anty-MuSK
- MG oczne - objawy wyłącznie ze strony mięśni okoruchowych
- MG bez wykrywalnych przeciwciał przeciwko AChR i MuSK
objawy
Najczęściej dotkniętych jest kilka grup mięśni. Zajęcie jednoogniskowe (zajęcie tylko jednej grupy mięśni, na przykład tylko mięśni oka) nie jest rzadkie.
Do najczęstszych objawów należą
osłabienie mięśni zewnątrzgałkowych
U około 85% pacjentów jest to początkowy objaw sygnalizujący miastenię. Pacjenci cierpią na podwójne widzenie (diplopia), opadanie górnej powieki (opadanie powie ki) lub kombinację obu tych objawów.
Objawy te mogą przejść w "uogólnioną postać miastenii", która obejmuje już mięśnie opuszkowe, osiowe i kończyn. U połowy pacjentów postać ta rozwija się w ciągu dwóch lat.
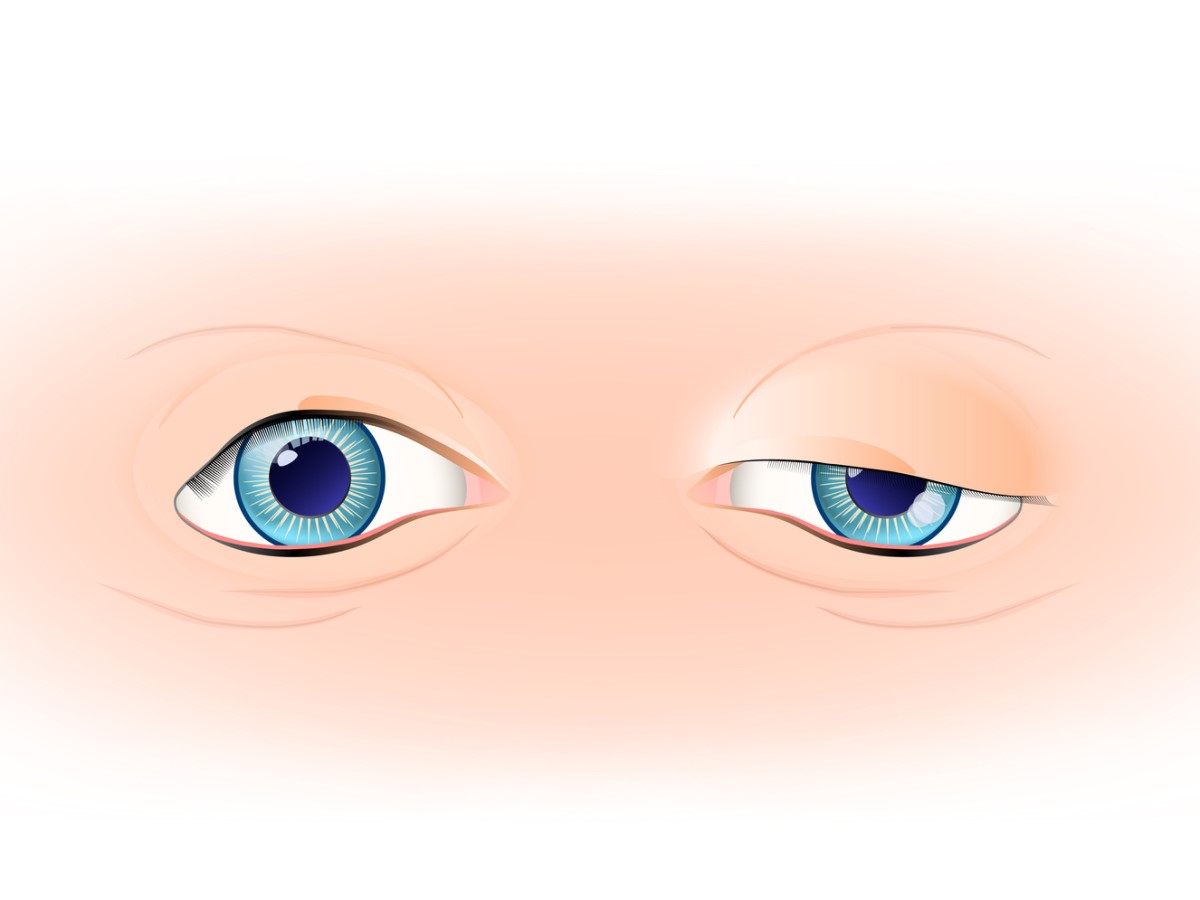
Osłabienie mięśni opuszkowych
Są to objawy takie jak trudności w żuciu pokarmów stałych lub częste krztuszenie się i dławienie. Występują również trudności w połykaniu, chrypka i słaba artykulacja podczas mówienia.
Upośledzona ruchliwość mięśni twarzy powoduje brak wyrazu twarzy, brak mimiki. Upośledzenie mięśni szyi powoduje zespół opadającej głowy.
Osłabienie kończyn
Osłabienie wpływa na kilka grup tak zwanych mięśni proksymalnych (mięśnie bliżej środka ciała), takich jak ramiona i uda. Kończyny górne są bardziej dotknięte niż kończyny dolne.
Kryzys miasteniczny
Kryzys miasteniczny jest najpoważniejszym objawem tej choroby.
Jest to zaburzenie ruchomości mięśni międzyżebrowych i przepony.
Mięśnie te pomagają rozszerzyć płuca podczas wdechu. Jeśli pozostają nieruchome, płuca nie rozszerzają się, a pacjent nie może oddychać.
Pacjent w kryzysie miastenicznym musi zostać przyjęty na oddział intensywnej terapii z koniecznością zastosowania sztucznej wentylacji płuc.
Diagnostyka
Badanie neurologiczne
Czasami badanie neurologiczne siły mięśni może nie wykazać żadnych zaburzeń. Wynika to ze zmiennego charakteru choroby.
W takich przypadkach powtarzające się lub długotrwałe skurcze mięśni mogą wykazać osłabienie. Na przykład patrzenie w górę przez co najmniej 1 minutę uwidoczni opadanie powieki górnej, tj. jej opadanie w dół.
Poprawa następuje po okresie odpoczynku lub po przyłożeniu lodu, zwanego również testem okładu z lodu, do dotkniętej grupy mięśni.
W wywiadzie medycznym lekarz pyta o występowanie chorób zakaźnych, stresu, zwiększonego zmęczenia lub przyjmowania niektórych leków. Wszystkie te czynniki mogą być czynnikiem wyzwalającym miastenię lub mogą pogorszyć wcześniej tylko łagodne objawy.
Testy serologiczne
Test serologiczny na obecność autoprzeciwciał przeciwko receptorowi acetylocholiny (Anti-AChR) jest bardzo specyficznym testem, który praktycznie potwierdza diagnozę u pacjentów z klasycznymi objawami klinicznymi.
Jest on dodatni w czterech piątych przypadków u pacjentów z uogólnioną postacią MG, ale tylko u połowy pacjentów z czysto oczną postacią MG.
Reszta pacjentów, około 5-10%, ma dodatnie przeciwciała anty-MuSK.
Tylko w rzadkich przypadkach przeciwciała anty-AChR i anty-MuSK występują u tego samego pacjenta.
U niektórych pacjentów nie stwierdza się obecności żadnego z tych przeciwciał. U tych pacjentów można badać inne rodzaje przeciwciał, co jest stosunkowo rzadsze. Pewien odsetek pacjentów pozostaje bez wykrycia specyficznego przeciwciała. U tych pacjentów występuje tak zwana seronegatywna MG.
Testy elektrofizjologiczne
Test ten jest najbardziej korzystny u pacjentów, którzy są seronegatywni w badaniu przeciwciał.
Najczęściej stosowanymi testami w celu określenia MG są test powtarzalnej (wielokrotnej) stymulacji nerwów i elektromiografia pojedynczych włókien (SFEMG). Oba testy oceniają opóźnienie przewodzenia w krążku nerwowo-mięśniowym.
Test powtarzalnej stymulacji nerwów opiera się na zasadzie, że powtarzająca się stymulacja nerwów wyczerpuje acetylocholinę w tarczy nerwowo-mięśniowej. Stopniowo zmniejsza to potencjał propagacji impulsu elektrycznego. Spadek o co najmniej 10% jest objawem diagnostycznym MG.
Test edrofonium
Edrofonium jest krótko działającym inhibitorem acetylocholinoesterazy. Acetylocholinoesteraza jest enzymem rozkładającym acetylocholinę. Podanie edrofonium zwiększy dostępność acetylocholiny w krążku nerwowo-mięśniowym w krótkim okresie czasu.
Test ten jest szczególnie przydatny w ocznej postaci MG, w której badanie elektrofizjologiczne nie jest możliwe. Pozytywny wynik uzyskuje się, jeśli pacjent wykazuje poprawę objawów, np. opadanie powiek lub podwójne widzenie.
Test z okładem z lodu
Jeśli badanie edrofonium jest przeciwwskazane, można wykonać test okładu z lodu. Okład z lodu przykłada się do oka na dwie do pięciu minut. Następnie ocenia się poprawę opadania powiek.
Test ten nie jest jednak odpowiedni do oceny mięśni zewnątrzgałkowych, tj. w przypadku podwójnego widzenia.
Metody obrazowania
Aby ocenić grasiczaka, wykonuje się tomografię komputerową (CT) lub rezonans magnetyczny (MRI) klatki piersiowej.
Jeśli jest to czysto oczna postać MG, można wykonać rezonans magnetyczny oczodołu i mózgu w celu wykluczenia jakichkolwiek zmian miejscowych.
Inne zalecane badania laboratoryjne obejmują przeciwciała przeciwjądrowe (ANA) przeciwko czynnikowi reumatoidalnemu (RF) i podstawowe testy czynności tarczycy. Wraz z MG mogą występować inne choroby autoimmunologiczne.
Diagnostyka różnicowa miastenii obejmuje
- Zespół Lamberta-Eatona również charakteryzuje się zmiennym osłabieniem, ale ulega ono poprawie wraz z wysiłkiem fizycznym, co odróżnia go od MG.
Choroba jest zwykle spowodowana pierwotnym nowotworem złośliwym, najczęściej drobnokomórkowym rakiem płuc.
- Zakrzepica zatoki jamistej może objawiać się uporczywymi zaburzeniami wzroku, takimi jak światłowstręt (nietolerancja światła), chemoza (obrzęk i opuchlizna spojówki) i ból głowy.
Zwykle ma nagły początek.
- Glejaki pnia mózgu są nowotworami złośliwymi. Objawiają się objawami opuszkowymi (trudności w połykaniu, mowie itp.), osłabieniem, drętwieniem, problemami z równowagą i drgawkami. Objawy są stałe, a nie zmienne jak w MG.
Zazwyczaj występują również bóle głowy i objawy zwiększonego ciśnienia wewnątrzczaszkowego, np. wymioty.
- Stwardnienie rozsiane może objawiać się dowolnymi objawami neurologicznymi. Mogą one ulegać wahaniom lub utrzymywać się przez godziny, dni lub tygodnie.
Objawia się osłabieniem, deficytem sensorycznym, zaburzeniami myślenia i zachowania. Osłabienie może być jednostronne lub obustronne.
- Botulizm objawia się bardzo podobnie do ocznej postaci MG, z opadaniem powiek, podwójnym widzeniem, postępującym osłabieniem i nieprawidłowościami źrenic.
Towarzyszą mu również objawy ogólnoustrojowe. Ważny jest wywiad dotyczący spożycia miodu lub skażonej żywności przez pacjenta.
- Choroby przenoszone przez kleszcze objawiają się wstępującym paraliżem kończyn, niewydolnością oddechową i zmniejszonymi odruchami spowodowanymi przez neurotoksyny ze śliny kleszczy.
- Zapalenie wielomięśniowe i skórno-mięśniowe to choroby powodujące osłabienie mięśni proksymalnych, podobne do MG. Są one również zwykle związane z bólem w tych grupach mięśni.
Jest to zapalenie samych mięśni.
- Oftalmopatia Gravesa-Basedowa objawia się zaciśnięciem powiek. Objawy są spowodowane autoprzeciwciałami skierowanymi przeciwko strukturom oka.
Kurs
Mogą się one pogarszać z powodu wcześniejszych infekcji, wysiłku fizycznego, stresu psychicznego i wyczerpania. Poprawiają się po odpoczynku i śnie. Taki zmienny przebieg jest charakterystyczny dla tej choroby.
Większość pacjentów z MG ma prawie normalną długość życia przy obecnym leczeniu. Pięćdziesiąt lat temu śmiertelność w kryzysie miastenicznym wynosiła około 50-80%. Obecnie znacznie spadła do 4,47%.
Różne wyniki badań klinicznych, laboratoryjnych i obrazowych mają również znaczenie prognostyczne w MG.
Na przykład, ryzyko wtórnego uogólnienia wzrasta wraz z późnym wiekiem zachorowania, wysokimi mianami przeciwciał przeciwko receptorowi acetylocholiny (AChR) i obecnością grasiczaka.
Obecność kombinacji opadania powiek i podwójnego widzenia na początku choroby zwiększa prawdopodobieństwo wtórnego uogólnienia w porównaniu z samym opadaniem powiek lub podwójnym widzeniem.
Wczesne leczenie lekami immunosupresyjnymi, takimi jak kortykosteroidy i azatiopryna, znacznie zmniejsza ryzyko wtórnego uogólnienia choroby.
Jak to jest traktowane: Miastenia
Leczenie miastenii: leki i inne środki zaradcze
Pokaż więcejMiastenia jest leczony przez
Inne nazwy
Interesujące zasoby