- solen.cz - Toxoplasmosis, MUDr. Ladislav Machala, Klinika Chorób Zakaźnych, FN Na Bulovce, Praga, RNDr. Petr Kodym, CSc., Krajowe Laboratorium Referencyjne Toksoplazmozy CEM, SZÚ, Praga, MUDr. Rudolf Černý, CSc, Klinika Neurologiczna, FN Motol, Praga
- solen.cz - TOXOPLASMOSIS IN CLINICAL PRACTICE - THREAT OR MYTH ?, Markéta Geleneky, MD, Klinika Chorób Zakaźnych, Tropikalnych i Pasożytniczych, FN Na Bulovce, Praga
- prolekare. cz - Zagadnienia niektórych chorób zakaźnych kobiet w ciąży w codziennej praktyce Część I. Choroby bakteryjne i pasożytnicze
- prolekare.cz - Diagnostyka laboratoryjna toksoplazmozy
- klinickafarmakologie.cz - Malaria, jej leczenie i profilaktyka
- pediatriepropraxi.cz - Wybrane wirusowe i bakteryjne zakażenia okołoporodowe - Część 3: Toksoplazmoza, doc. MUDr. RNDr. Vanda Boštíková, Ph.D., MUDr. Petr Prášil, Ph.D., doc. MUDr. MUDr. Miloslav Salavec, Ph.D.,prof. MUDr. Pavel Boštík, Ph.D.
Toksoplazmoza: co to jest, objawy i rozprzestrzenianie się? Jakie są jej objawy i jak wpływa na ciążę?
Toksoplazmoza jest uważana za jedną z najczęstszych chorób pasożytniczych u ludzi.
Najczęstsze objawy
- Złe samopoczucie
- Ból brzucha
- Ból głowy
- Ból w oku
- Ból mięśni
- Bolesne węzły chłonne
- Gorączka
- Podwyższona temperatura ciała
- Wysypka
- Obrona
- Zaburzenia świadomości
- Zaburzenia nastroju
- Pąki
- Mrużenie oczu
- Osłabienie mięśni
- Skurcze mięśni
- Zmęczenie
- Niewyraźne widzenie
- Pogorszenie widzenia
- Powiększone węzły chłonne
- Powiększenie wątroby
Cechy
Inne choroby odzwierzęce obejmują:
- Kampylobakterioza
- borelioza
- toksoplazmoza
- włośnica
- listerioza
- tularemia
- leptospiroza
Zobacz także:
Co to jest salmonelloza? 3x JAK: Czy występuje, czy się objawia, czy można się jej pozbyć?
Leptospiroza
Trochę historii....
W 1908 r. Nicolle i Manceaux z Instytutu Pasteura w Tunezji odkryli pasożytniczego pierwotniaka u afrykańskiego gryzonia, któremu nadali nazwę Toxoplasma gondii.
Choroba u ludzi została po raz pierwszy opisana przez czeskiego okulistę, profesora Janků. Na cześć profesora Janků, toksoplazmoza jest również określana jako morbus Janků w starszej literaturze.
W 1969 r. Hutchison i jego zespół po raz pierwszy opisali złożony cykl życiowy pasożyta, a także wskazali na epidemiologiczne znaczenie kota jako żywiciela ostatecznego.
Czynnikiem wywołującym chorobę jest wewnątrzkomórkowy jednokomórkowy pasożyt Toxoplasma gondii. U żywiciela ostatecznego występuje w trzech formach. U żywiciela pośredniego tworzy dwie formy (tachyzoit, bradyzoit). Formy rozwojowe obejmują:
- Trofozoit (tachyzoit) - forma wegetatywna, charakterystyczna dla ostrej fazy choroby, atakuje wszystkie komórki z wyjątkiem erytrocytów.
- Bradyzoit - forma spoczynkowa, charakterystyczna dla przewlekłego stadium toksoplazmozy. Cysty znajdują się w różnych tkankach (mięśnie, mózg).
- Oocysta - wynik rozmnażania płciowego, które ma miejsce tylko w jelitach kotów i kotowatych. Są one bardzo odporne.
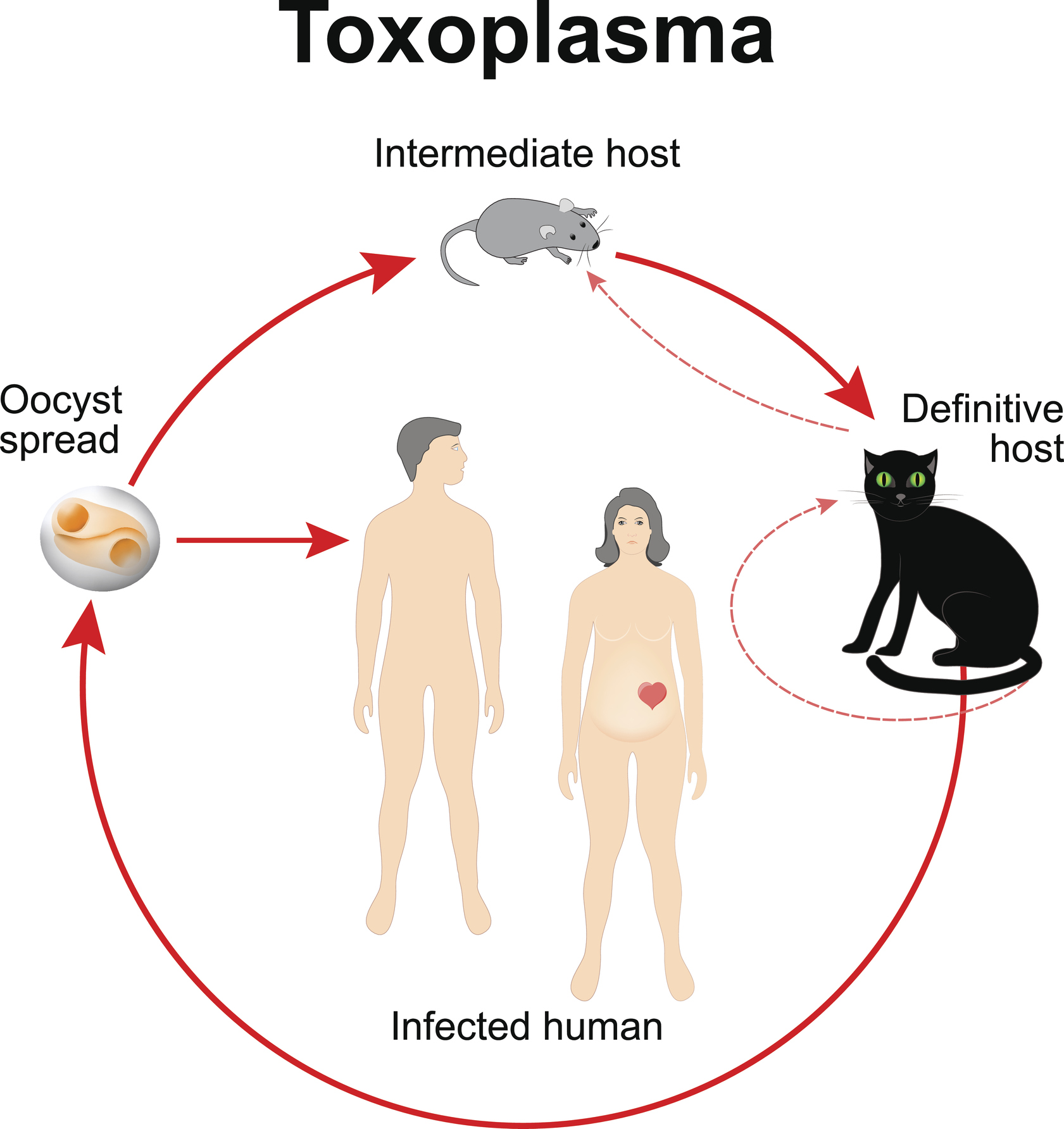
Cykl życiowy tego pasożyta odbywa się w żywicielu ostatecznym i żywicielu pośrednim. Żywicielem ostatecznym są koty i kotowate.
Do zarażenia kota dochodzi tylko raz w życiu. Wydalanie oocyst jest krótkotrwałe. Rozprzestrzeniają się one w środowisku za pośrednictwem kocich odchodów.
Wydalanie oocyst trwa zwykle od 3 do 10 dni.
Oocysty dojrzewają w środowisku zewnętrznym i stają się zakaźne. Następnie zanieczyszczają glebę, rośliny i wodę. Zakażenie innych zwierząt następuje poprzez spożycie skażonej żywności lub wody.
Żywicielami pośrednimi są wszystkie ciepłokrwiste kręgowce (bydło, świnie, drób, gryzonie), a także ludzie.
U żywicieli pośrednich stadia rozwojowe mogą być obecne w tkankach (np. mięśniach, mózgu) w postaci cyst. Cysty tkankowe są żywotne i zakaźne przez bardzo długi czas. Nawet przez całe życie osobnika.
Do osób zagrożonych należą
- kobiety w ciąży i ich dzieci
- noworodki
- pacjenci z obniżoną odpornością
- pacjenci chorzy na raka
- pacjenci po przeszczepach
Częstość występowania choroby jest wyższa u osób mieszkających na obszarach wiejskich. Najwyższa zachorowalność na toksoplazmozę występuje w wieku od 16 do 25 lat.
Zbiórki
- czyszcząc kocie kuwety, pracując z glebą, jedząc skażone surowe warzywa.
- poprzez cysty tkankowe znajdujące się w żywności pochodzenia zwierzęcego - jedząc surowe lub niedogotowane mięso
- transfuzja krwi
- przeszczep narządów
- przezłożyskowe przeniesienie z matki na dziecko w czasie ciąży.
Ogólnie rzecz biorąc, toksoplazmoza nie przenosi się z człowieka na człowieka. Następujące drogi są wyjątkami:
- transfuzja krwi i przeszczep narządów - gdy niezakażony biorca otrzymuje krew lub narząd od dawcy zakażonego toksoplazmozą
- przezłożyskowo z matki na dziecko
Według Światowej Organizacji Zdrowia w Europie odnotowano ponad 1 milion przypadków toksoplazmozy spowodowanej skażoną żywnością.
objawy
Objawy toksoplazmozy obejmują:
- gorączkę
- bóle stawów, mięśni, głowy i szyi
- powiększenie węzłów chłonnych
- zmęczenie
- zmiany skórne
- zapalenie płuc

Diagnostyka
Diagnostyka laboratoryjna opiera się na
- badaniach serologicznych
- badaniu histologicznym tkanek, węzłów chłonnych i łożyska
- bezpośrednim wykrywaniu DNA przy użyciu metod biologii molekularnej (PCR)
- izolacji gondii poprzez eksperymenty na myszach laboratoryjnych.
Obecnie do diagnozowania choroby stosuje się następujące metody:
- test immunoenzymatyczny i jego modyfikacje (ELISA, ELISA capture)
- analiza białek (Western blot)
- biologia molekularna (PCR, PCR w czasie rzeczywistym).
Wykrywanie przeciwciał przeciwko Toxoplasma gondii jest podstawą prawidłowej diagnozy. Najczęstsze przeciwciała wykrywane metodą ELISA to IgG, IgM, IgA, IgE, awidność IgG i całkowite miano przeciwciał.
Ostra faza toksoplazmozy charakteryzuje się dodatnimi przeciwciałami IgM, IgA, IgG lub IgE i niską awidnością IgG. Całkowite miano przeciwciał jest wysokie. Faza ta trwa przez rok. Stopniowo następuje spadek do ujemności poszczególnych klas.
Jednak dodatnie IgG utrzymują się przez całe życie. IgG są uważane za przeciwciała pamięci.
Faza utajona charakteryzuje się dodatnimi IgG, umiarkowanymi do niskich całkowitymi mianami przeciwciał i wysoką awidnością.
Poniższa tabela przedstawia charakterystykę każdego przeciwciała
| Przeciwciała | Charakterystyka |
| IgM |
|
| IgA |
|
| IgG |
|
| IgE |
|
Czym jest awidność przeciwciał IgG?
Służy do określenia dokładnego stadium choroby. Pozwala odróżnić trwające zakażenie od zakażenia przewlekłego lub utajonego.
Awidywność określa siłę wiązania między antygenem a przeciwciałem. Na przykład przeciwciała, które powstają we wczesnych stadiach zakażenia, nie wiążą się zbyt mocno z antygenem. Ich awidność jest zatem niska.
Kurs
1) wrodzona
W ciąży niebezpieczne jest ostre zakażenie matki podczas ciąży lub w krótkim okresie przed ciążą (mniej niż trzy miesiące).
Ryzyko przeniesienia choroby wzrasta proporcjonalnie do czasu trwania ciąży. W pierwszym trymestrze ryzyko przeniesienia choroby jest stosunkowo niskie (6%), natomiast w trzecim trymestrze wynosi już około 60-80%.
Na przenoszenie i przebieg infekcji wpływają następujące czynniki:
- czynniki osobnicze - krótkotrwałe wahania odporności, predyspozycje immunogenetyczne
- parametry wirulencji pasożyta - dawka zakaźna
Nasilenie zakażenia u niemowląt zmniejsza się wraz z postępem ciąży. Im wcześniej dojdzie do zakażenia, tym większe ryzyko uszkodzenia dziecka. Może nawet dojść do poronienia.
Toksoplazmoza najbardziej zag raża ciąży w pierwszym i wczesnym drugim trymestrze.
Informacje podsumowano według trymestru w poniższej tabeli
| Trymestr | Charakterystyka |
| 1. trymestr |
|
| 2. trymestr |
|
| 3. trymestr ciąży |
|
Objawy choroby u kobiet w ciąży są niespecyficzne. Większość zakażeń przebiega bezobjawowo. Niektóre pacjentki mogą mieć objawy grypopodobne.
Objawy toksoplazmozy wrodzonej u noworodka mogą występować w dwóch postaciach:
- Postać bezobjawowa.
Najczęściej występuje przy pierwotnym zakażeniu (pierwsze zakażenie) matki po 30. tygodniu ciąży. Noworodek rodzi się bez klinicznych objawów toksoplazmozy wrodzonej.
Jeśli choroba nie zostanie wcześnie zdiagnozowana lub leczenie przyczynowe nie zostanie rozpoczęte, może wystąpić późny rozwój objawów (opóźnienie psychoruchowe, zapalenie naczyniówki i siatkówki).
- Postać objawowa
Toksoplazmoza wrodzona najczęściej występuje przed 30. tygodniem ciąży. Za najbardziej ryzykowny okres uważa się 10-24 tydzień ciąży.
Po urodzeniu objawy kliniczne pojawiają się u około 6-10% niemowląt. Tak zwana klasyczna triada Sabina (wodogłowie, zapalenie naczyniówki i siatkówki, zwapnienia mózgu) występuje u 2% niemowląt.
W okresie noworodkowym może wystąpić gorączka, drgawki i uporczywa żółtaczka. Postać utajona jest najczęstsza. W postaci utajonej objawy choroby pojawiają się dopiero w późniejszym okresie życia.
Następujące objawy są typowe dla wrodzonej postaci toksoplazmozy:
- małogłowie (zaburzenie neurorozwojowe).
- wodogłowie (spowodowane nagromadzeniem dużych ilości płynu mózgowo-rdzeniowego w komorach lub jamach mózgu)
- zapalenie naczyniówki i siatkówki oka (zapalenie tęczówki i siatkówki oka)
- ślepota
- padaczka
- upośledzenie umysłowe
- niedokrwistość
- małopłytkowość
Czy toksoplazmoza może powodować powikłania neuropsychiatryczne?
Toxoplasma gondii może zainfekować ośrodkowy i obwodowy układ nerwowy. Może powodować poważne zaburzenia neurologiczne i psychiatryczne. Poważne zaburzenia psychiatryczne są związane z bezobjawową przewlekłą toksoplazmozą:
- schizofrenia
- zaburzenia obsesyjne
- Choroba Parkinsona
2. postać nabyta (akwizycyjna)
Okres inkubacji choroby wynosi od 1 do 3 tygodni. W ponad 95% przypadków przebieg pierwotnego zakażenia jest ukryty (niewidoczny). Przez całe życie występuje zakażenie utajone.
W niektórych przypadkach występują objawy, takie jak powiększenie węzłów chłonnych, gorączka, zmęczenie, złe samopoczucie, bóle głowy i mięśni. Wyjątkowo u pacjentów rozwijają się objawy, takie jak wysypka grudkowo-plamista, powiększenie śledziony, zapalenie wątroby, zapalenie mózgu i zapalenie mięśnia sercowego.
Kiedy pojawiają się objawy choroby, toksoplazmozę dzieli się na następujące na podstawie dominujących objawów:
- Guzkowa postać toksoplazmozy
Toksoplazmoza guzkowa jest stosunkowo częstą postacią toksoplazmozy nabytej. Pojawia się w ciągu 4 do 6 tygodni od zakażenia.
Typowe lokalizacje obejmują okolice szyjki macicy, czasami okolice pachowe (dół pachowy) i pachwinowe (pachwiny). Wielkość guzków może być różna. Są one swobodnie ruchome, wrażliwe i nie mają tendencji do zrastania się.
Typowe objawy obejmują:
- temperaturę podgorączkową
- złe samopoczucie
- ból głowy i mięśni
- uogólnione powiększenie węzłów chłonnych (rzadko)
- powiększenie wątroby i śledziony
Guzkowa postać toksoplazmozy ma dobre rokowanie. W większości przypadków objawy ustępują w ciągu kilku tygodni. Jednak obrzęk guzkowy może utrzymywać się przez kilka miesięcy.
- Oczna postać toksoplazmozy
Oczna postać toksoplazmozy jest uważana za poważną formę choroby. Może ona poważnie uszkodzić wzrok. Może być formą nabytej lub wrodzonej (częstszej) toksoplazmozy. W większości przypadków dotyka tylko jednego oka.
Typową cechą charakterystyczną jest zapalne zajęcie siatkówki (zapalenie naczyniówki i siatkówki). Inne typowe objawy choroby obejmują niewyraźne widzenie, światłowstręt, ból oka i plamki.
Przeczytaj również:
Utrata pola widzenia: co powoduje skotomy i czym jest utrata pola widzenia?
Nieleczona postać oczna toksoplazmozy może prowadzić do jaskry, a w niektórych przypadkach nawet do utraty wzroku.
Jaka jest profilaktyka toksoplazmozy?
- Jako środek zapobiegawczy zaleca się spożywanie wyłącznie odpowiednio umytych warzyw, wystarczająco ugotowanego mięsa.
- Po kontakcie z surowym mięsem należy zawsze umyć ręce i przybory kuchenne, których używaliśmy. Najlepiej jest obsługiwać surowe mięso w rękawiczkach.
- Koty nie powinny być karmione surowym mięsem.
- Kocią kuwetę należy czyścić codziennie, ale ostrożnie! Kobiety w ciąży powinny pozostawić ten rodzaj opieki nad zwierzętami innym członkom rodziny.
- Miejsce, w którym bawią się dzieci (piaskownica, ogród) powinno być zabezpieczone przed kocimi odchodami.
- Należy przestrzegać zasad higieny podczas kontaktu ze zwierzętami, potencjalnie zanieczyszczoną glebą i podłożem. Podczas pracy należy nosić rękawiczki.
- Najskuteczniejszymi środkami zapobiegawczymi są odpowiednia świadomość społeczna, edukacja zdrowotna i badania przesiewowe kobiet w ciąży.

Jak to jest traktowane: Toksoplazmoza
Leczenie toksoplazmozy: leki, antybiotyki
Pokaż więcejToksoplazmoza jest leczony przez
Interesujące zasoby
Powiązane