- tvojesrdce. sk - Słowacka Fundacja Serca - życie po zawale serca
- solen.sk - Ostry zawał mięśnia sercowego - zasady bieżącego postępowania
- techmed.sk - Zawał serca NSTEMI i niestabilna dławica piersiowa
- techmed.sk - Zawał serca STEMI
- alphamedical.sk - zawał mięśnia sercowego - podsumowanie ustaleń
Jak wygląda życie po zawale serca? Czy ogranicza, powoduje niezdolność do pracy?
Choroby niosą ze sobą różne ograniczenia, nie tylko w czasie ich trwania. Niektóre choroby i stany wymagają trwałej zmiany stylu życia. Zawał mięśnia sercowego jest jednym z takich schorzeń. To, że ktoś go pokonał, nie oznacza, że będzie nadal żył tak, jak żył. Celem jest zapobieganie nawrotom choroby, co jest bardziej prawdopodobne z każdym kolejnym zawałem serca w życiu. Dlatego konieczna jest zmiana niektórych nawyków lub złych nawyków, które mogły zostać utrwalone.
Treść artykułu
Zbagatelizowanie objawów, nieuzasadnione oczekiwanie na ich ustąpienie lub duży zawał z uszkodzeniem głównych lub wielu naczyń serca powoduje trwałe konsekwencje i ograniczenia do końca życia.
Co oznacza zawał mięśnia sercowego?
Dla lepszego zrozumienia należy sprecyzować dwa pojęcia: zawał serca i mięsień sercowy.
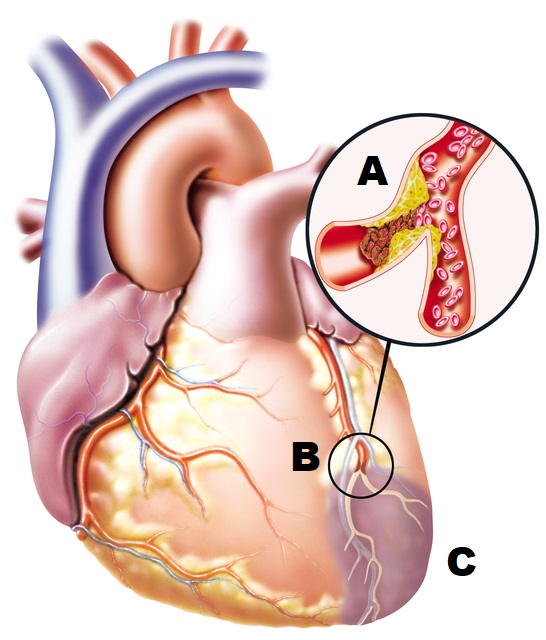
Zawał serca oznacza zablokowanie naczynia krwionośnego, a następnie jego niedrożność. Przeszkodą może być na przykład skrzep krwi, zator lub kropla tłuszczu. Może to dotyczyć dowolnego naczynia krwionośnego w organizmie. W zależności od lokalizacji zawał serca dzieli się na zawał mięśnia sercowego, zawał mózgu, zawał nerki, zawał oka i inne.
- Częściowo niedrożne (zatkane) naczynie krwionośne ma zwężone światło (przezierność, średnica). Dopływ krwi do narządu, który wcześniej odżywiał, jest ograniczony.
- Całkowite zatkanie uniemożliwia dostęp krwi do narządu lub jego części i powoduje jego śmierć.
Mięsień sercowy to mięsień serca. Stanowi on środkową warstwę serca. Od wewnątrz otoczony jest przez wsierdzie (wewnętrzną wyściółkę serca). Na powierzchni pokryty jest nasierdziem, które przechodzi w zewnętrzną wyściółkę serca (osierdzie).
Dopływ krwi do serca - krążenie wieńcowe
Naczynia krwionośne zaopatrujące mięsień sercowy nazywane są tętnicami wieńcowymi (łac. arteria coronaria cordis). Odchodzą one od ściany serca (aorty) i mają dwie główne gałęzie, prawą i lewą (dextra et sinistra). Rozgałęziają się one na mniejsze tętnice w sercu, aby dostarczać krew i tlen do całego mięśnia sercowego.
Patofizjologia zawału serca: co dzieje się w sercu po zatkaniu tętnicy?
Zakrzep może powstać bezpośrednio w sercu lub w innej części ciała. Poważnym czynnikiem są choroby żył kończyn dolnych (np. stany zapalne, żylaki), w których zakrzepy tworzą się najczęściej. Odrywają się i przemieszczają w krwiobiegu podczas nagłego ruchu. Zatrzymują się dopiero w miejscu zwężenia naczynia, przez które nie mogą przejść. Tworzą niedrożność.
Tworzenie się skrzepów może być również wynikiem niezdrowego stylu życia (palenie tytoniu, alkohol, narkotyki i sterydy u młodych ludzi, stres, niezdrowa dieta). Czynniki sprzyjające tworzeniu się skrzepów łączą się, zwiększając ryzyko.
Zakrzepy (skrzepy krwi) mogą dotrzeć do tętnic wieńcowych serca, ale także do płuc (zawał płuc), mózgu (udar - apopleksja), nerek (zawał nerki) i dowolnej części ludzkiego ciała.
Narząd lub część narządu, który był wcześniej zaopatrywany przez to naczynie krwionośne, nie jest odżywiany krwią ani tlenem. Stopniowo umiera. Proces ten trwa kilka godzin, aż narząd lub część umiera całkowicie i nieodwracalnie. Dlatego czas odgrywa rolę w leczeniu zawału serca. Im szybciej skrzep zostanie rozpuszczony, tym mniejsze będą konsekwencje zdrowotne i trwałe uszkodzenia.
Ryzyko zakrzepicy jest zwiększone przez miażdżycę. Miażdżyca jest chorobą naczyń krwionośnych, która rozwija się po cichu i bez objawów ostrzegawczych. Czasami jest wykrywana dopiero po wystąpieniu zawału serca. Jest to uszkodzenie wewnętrznej wyściółki naczyń krwionośnych z powodu uszkodzenia śródbłonka. Tłuszcz jest łatwo uwięziony na uszkodzonym śródbłonku. Podwyższony poziom cholesterolu jest zatem czynnikiem ryzyka jego rozwoju. Uwięzione cząsteczki tłuszczu zwężają naczynie krwionośne, tworząc idealne środowisko do przyczepienia się skrzepliny.
Ciekawostka: Liczba zawałów serca stale rośnie, jednak liczba zgonów z ich powodu maleje z każdym rokiem dzięki postępowi medycyny.
Leczenie zawałów serca - liczy się czas
Leczeniezawałów serca odbywa się w wyspecjalizowanych placówkach medycznych, które są wyposażone zarówno pod względem personelu, jak i technologii do leczenia ostrych stanów związanych z chorobami serca.
Obejmuje to zawał mięśnia sercowego, ale także inne poważne schorzenia serca, takie jak zaburzenia rytmu serca wymagające wszczepienia stymulatora (w przypadku arytmii o wysokiej częstości akcji serca, na przykład migotania) lub kardiowertera (w przypadku arytmii o niskiej częstości akcji serca, na przykład bloku AV III stopnia).
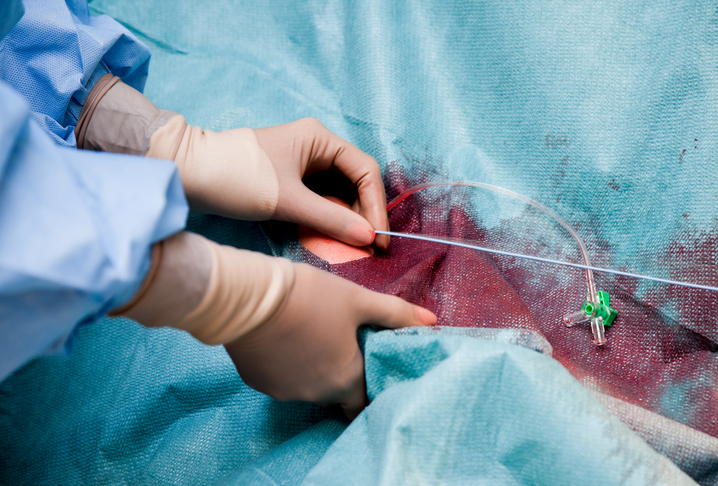
Złota godzina
Tak zwana "złota godzina" jest pojęciem dobrze znanym wśród kardiologów, ale także lekarzy i pracowników służby zdrowia pierwszego kontaktu (pogotowia ratunkowego). Jest to horyzont czasowy od wystąpienia pierwszych objawów zawału mięśnia sercowego do zastosowania leczenia lub innej interwencji (trombektomia, stent) w jednym z tych wyspecjalizowanych ośrodków.
Dlaczego ten czas jest tak ważny? W ciągu godziny mięsień sercowy nie ulega uszkodzeniu, pomimo uniemożliwienia dopływu krwi i tlenu. Jego stopniowa śmierć rozpoczyna się po godzinie. Dlatego, jeśli leczenie zawału zostanie rozpoczęte w tym oknie czasowym, stan pacjenta jest odwracalny. Lekarstwem w tym przypadku jest ad integrum (łac. całkowicie lub całkowicie).
Pacjent przeżywa, bez żadnych konsekwencji i ograniczeń.

Służby ratunkowe i wyżej wymienione oddziały komunikują się i konsultują ze sobą telefonicznie, telemetrycznie (przesyłając zapisy EKG) lub za pomocą aplikacji mobilnej.
Możesz być zainteresowany: Na przykład aplikacja Stemi Stroke jest bardzo rozpowszechniona. Jest to aplikacja na telefon komórkowy służb ratunkowych, w której zapis EKG jest pobierany i wysyłany do najbliższego specjalistycznego miejsca pracy. Aplikacja ocenia, według kilometra, które miejsce pracy jest najbliższe i koduje kolorami możliwe obłożenie. W ostatecznym miejscu pracy automatycznie otrzymują wiadomość. W razie potrzeby kardiolog może skontaktować się z załogą karetki pogotowia w przypadku jakichkolwiek pytań (czas przybycia i czas na przygotowanie sali operacyjnej). Jeśli miejsce pracy jest zbyt daleko, helikopter pogotowia ratunkowego może zostać aktywowany za pośrednictwem systemu dyspozytorskiego, ze względu na korzyści czasowe dla pacjenta. Ten system współpracy poprawia możliwości i minimalizuje okno czasowe w leczeniu zawałów serca.
Okno czasowe do trzech godzin
Pacjenci często nieświadomie bagatelizują objawy zawału serca. Przypisują ból w klatce piersiowej problemom z kręgosłupem lub innym chorobom. W miarę upływu czasu pacjent traci możliwość leczenia ad integrum. Leczenie w ciągu trzech godzin od wystąpienia objawów może nie pozostawić żadnych lub minimalne skutki, zwykle bez ograniczeń. Nałożone ograniczenia dotyczą głównie profilaktyki, poprzez modyfikację diety i eliminację nawyków (palenie tytoniu).
Istotne jest, aby znać objawy zawału serca i w porę wezwać pomoc. Na przykład, ból w klatce piersiowej jest typowym objawem, ale może również występować z innymi błahymi problemami. Poniższa tabela przedstawia podstawowe różnice między objawami kardiologicznymi i niekardiologicznymi. Obecność każdego objawu może nie być taka sama dla wszystkich. Jednak ból w klatce piersiowej, uczucie braku powietrza, pocenie się i nudności są prawie zawsze obecne.
Ciekawostka: Niektóre zawały mięśnia sercowego, zwłaszcza te dotyczące większych lub wielu naczyń, są nagłe. Pacjent traci przytomność, zanim można wezwać pomoc. Takie ciężkie stany zwykle kończą się niepowodzeniem reanimacji i śmiercią. Czasami jedynym objawem są zawroty głowy i zapaść. Brak bólu w klatce piersiowej jest typowy dla diabetyków. Zawał serca objawia się uciskiem w żołądku, bólem, nudnościami, wymiotami, wyraźną bladością, poceniem się i zawrotami głowy.
Tabela podstawowych różnic między objawami sercowymi i pozasercowymi
| Objawy sercowe | Objawy pozasercowe | |
| Początek dolegliwości | nagły bez objawów prodromalnych, często po wysiłku fizycznym | Stopniowy początek z objawami prodromalnymi |
| Stan świadomości | zawroty głowy, senność, zapaść, utrata przytomności | pełna świadomość, zawroty głowy |
| Oddychanie | duszność (brak tchu), subiektywne odczucie braku powietrza, obiektywnie osoba dusząca się z obecnością niepokoju typowego dla duszenia się | subiektywne trudności w oddychaniu i poruszaniu się, szybki oddech (hiperwentylacja) |
| Pozycja pacjenta | ortopnoiczna - pacjent wymusza pozycję siedzącą, zwykle z opuszczonymi nogami, łokciami opartymi na macie (stole), w lekkiej pozycji leżącej ułatwiającej oddychanie | różna, czasami subiektywne odczucie niemożności oddychania poprawia się podczas chodzenia |
| Kolor twarzy | wyraźnie blady, czasami niebieskawy wargi, płatki uszu, opuszki palców | blady, czerwony (bez niebieskiego zabarwienia) |
| Lokalizacja bólu | środek klatki piersiowej między sutkami | w dowolnym miejscu na klatce piersiowej |
| Promieniowanie bólu | do tylnej części łopatek lub ramion, szyi i głowy, kończyn, brzucha | bez promieniowania |
| Intensywność bólu | silny do przeszywającego | łagodny do umiarkowanego |
| Charakter bólu | ucisk na klatkę piersiową, pieczenie, szczypanie, uczucie ciężkiego przedmiotu na klatce piersiowej | głównie kłucie, czasami ucisk |
| Czas trwania bólu | ból utrzymuje się, nie ustępuje bez leczenia | w atakach, czasami utrzymujący się i zmieniający intensywność |
| Czynniki nasilające ból | Jakikolwiek wysiłek fizyczny, mówienie | określona pozycja, oddychanie |
| Objawy neurologiczne | zawroty głowy, zaburzenia świadomości, utrata przytomności, mrowienie w niektórych kończynach górnych (zwykle w lewej kończynie górnej) lub tylko w opuszkach palców, mrowienie wokół ust i języka | zawroty głowy, mrowienie w obu kończynach górnych lub dolnych |
| Objawy wegetatywne | wyraźne pocenie się (zimny, lepki pot), nudności, wymioty | czasami pocenie się, łagodne nudności |
| Obecność istotnych danych anamnestycznych | Istotne wcześniejsze schorzenia (choroby serca, wysokie ciśnienie krwi, problemy z krzepnięciem, zapalenie żył, cukrzyca) lub niedawny zawał serca | zaburzenia kręgosłupa, migreny, tężyczka hiperwentylacyjna, choroby psychiczne, stres, urazy, obrażenia, wyczerpanie. |
Po pewnym czasie...
Czasami zdarza się, że pacjent trafia do specjalistycznej placówki po upływie okna czasowego, co może być spowodowane zbyt późnym wezwaniem pomocy, długim czasem dotarcia do szpitala (duża odległość kilometrowa, niedyspozycyjność śmigłowca pogotowia ratunkowego lub godziny nocne, kiedy śmigłowiec jest w trybie nocnym, a przygotowanie do startu, aby był bezpieczny, wynosi 45 min).
Po upływie okna czasowego dochodzi do nieodwracalnego uszkodzenia mięśnia sercowego, co niesie za sobą konsekwencje. Ich nasilenie zależy oczywiście od kilku czynników, takich jak miejsce uszkodzenia mięśnia sercowego, ciężkość uszkodzenia mięśnia sercowego, wielkość uszkodzonego obszaru i wcześniejszy stan zdrowia pacjenta.
W większości przypadków obejmują one osłabienie ściany serca, zaburzenia w przekazywaniu impulsów nerwowych w sercu i rozwój szerokiego zakresu zaburzeń rytmu serca. Może wystąpić zmniejszenie frakcji wyrzutowej serca i niewydolność serca.
Te konsekwencje już niosą ze sobą ograniczenia.
Konsekwencje i ograniczenia w życiu po zawale mięśnia sercowego
Jak wspomniano powyżej, konsekwencje zależą od wielkości zajętego serca, okna czasowego i szybkości rozpoczęcia leczenia, a także ogólnego stanu zdrowia i wieku pacjenta. Zajęcie małych naczyń i części mięśnia sercowego z leczeniem w oknie goi się ad integrum bez trwałych konsekwencji. Większe zawały, wcześniejsze choroby serca i późne leczenie stanowią problem.
Mimo że część mięśnia sercowego obumiera, pozostała jego część funkcjonuje normalnie. Krótko po zawale serca jego wydolność jest obniżona. Przy niewielkich uszkodzeniach z czasem dochodzi do wygojenia, a wydolność serca wzrasta. Czas pełnej rekonwalescencji po zawale serca wynosi od jednego do dwóch miesięcy.
W przypadku dużych zawałów wydajność serca pozostaje trwale zmniejszona. Martwy mięsień goi się z blizną, ale blizna nigdy nie zastąpi pierwotnej tkanki. Serce jest bardziej wrażliwe na stres, a funkcja pompowania krwi może być upośledzona. Krew zastyga zarówno w małym, jak i dużym obiegu krwi, obciążając serce i płuca oraz powodując niewydolność serca.

Ograniczenia dotyczą również diety i redukcji otyłości
Ograniczenie tłuszczu - Jedną z przyczyn powstawania zakrzepów w naczyniach wieńcowych jest miażdżyca. Występuje ona w wyniku otyłości lub podwyższonego poziomu cholesterolu. Uszkodzone serce jest niezwykle wrażliwe i przeciążanie go dietą pełną tłuszczu nie jest wskazane. Otyłość i podwyższony poziom cholesterolu nadal uszkadzają serce i naczynia krwionośne, pogarszając ich i tak już ograniczoną funkcję.
Naukowo udowodniono, że wysoki wskaźnik BMI powoduje wysokie ciśnienie krwi. Nadciśnienie tętnicze jest czynnikiem ryzyka nawracających zawałów serca, nasila chorobę wieńcową, arytmie i przyczynia się do pogorszenia rozwoju niewydolności serca.
Ograniczenie soli - Upośledzone pompowanie krwi powoduje zastój krwi w małym i dużym krwiobiegu. Powoduje to gromadzenie się płynu w sercu i płucach. Płyn w płucach nazywany jest obrzękiem płuc - laickie określenie wody w płucach. Płuca pełne płynu powodują zaburzenia oddychania do tego stopnia, że pacjent dusi się i umiera. Płyn w sercu uniemożliwia jego prawidłowe funkcjonowanie i powoduje jego niewydolność. Sole zatrzymują wodę w organizmie, pogarszając ten stan. Dlatego pacjenci kardiologiczni i osoby po zawale serca powinny unikać przesolonych potraw.
Obrzęk płuc i niewydolność serca objawiają się zaburzeniami oddychania. Pacjent dusi się. Kolor twarzy zmienia się z bladego na woskowy, popielaty, niebieskawy do niebieskiego. Niebieskie zabarwienie zaczyna się na częściach akralnych, takich jak usta, błony śluzowe, płatki uszu i opuszki palców. W miarę postępu choroby pacjent staje się niebieski na całej twarzy. Podczas oddychania na odległość słychać wilgotne zjawiska, chrząkanie. Dźwięk można porównać do dźwięku wydobywającego się ze szklanki wody podczas dmuchania w nią słomką (bulgotanie).
Ciekawostka: Badania naukowe przeprowadzone we Francji nie wykazały wpływu soli na rozwój nadciśnienia tętniczego. Eksperci przeanalizowali jej wpływ na 8670 osób.
Ogranicz cukry - Cukry są najgorsze dla funkcjonowania serca. Mają nawet gorszy wpływ na zatykanie i uszkadzanie naczyń krwionośnych, rozwój nadciśnienia tętniczego i powodowanie nawracających zawałów serca niż tłuszcze. Winne mogą być trójglicerydy. Osoby, które spożywają więcej niż zalecane dzienne spożycie cukrów, mają nawet dwukrotnie większe ryzyko nawracających zawałów serca.
Osoby, które przeszły zawał serca powinny być znacznie bardziej ostrożne. Ich naczynia krwionośne są zwykle uszkodzone przez proces miażdżycowy, a nadmierne spożycie cukrów może pogorszyć ten stan. Powinny one szczególnie unikać nadmiernego słodzenia, słodyczy i słodkich napojów. Jedna puszka słodzonego napoju zawiera od 30 do 40 g cukru (około 5 łyżeczek granulowanego cukru).
Uważaj na płyny - Już w VI wieku p.n.e. Tales powiedział: "Bez krążenia płynów nie byłoby życia." I miał rację. Człowiek składa się głównie z wody i zależy od jej stałego dopływu przez całe życie. Płyny rozrzedzają krew, a tym samym zapobiegają ryzyku powstawania zakrzepów. Jeśli pacjenci nie przestrzegają reżimu picia, są narażeni na ryzyko ponownego zawału serca.
Ważne: Osoby w podeszłym wieku cierpiące na niewydolność serca przyjmują leki na rozrzedzenie krwi. Zmusza ich to do ciągłego chodzenia do toalety, co sprawia, że mają dość. Dlatego niektórzy mogą albo odstawić leki, albo zacząć pić zbyt mało. Żadne z tych rozwiązań nie jest prawidłowe. Odstawienie leków może spowodować niewydolność serca, a brak płynów zwiększa ryzyko powstawania zakrzepów.
Serce uszkodzone przez atak serca i niewydolne jest paradoksalnie bardzo wrażliwe na przeciążenie płynami. Niektórzy ratownicy przyjmują leki moczopędne - leki odwadniające, aby zapobiec przeciążeniu niewydolności serca jako pompy. Nie oznacza to, że powinni ograniczyć picie. Nie zaleca się jednak wypijania pół litra płynów na raz i szybko.
Powinni przyjmować płyny w mniejszych ilościach i częściej.
Aktywność fizyczna jest ważna, ale z umiarem
Aktywność fizyczna i sport są dobre dla zdrowia.
Pomaga w metabolizmie i rozkładzie tłuszczów i cukrów. Zapobiega otyłości i nadciśnieniu oraz zmniejsza ilość tłuszczu u już otyłych pacjentów.
Z drugiej strony nadmierny wysiłek na siłowni lub w pracy może być szkodliwy.
Nadmierna aktywność u osób, które przeszły zawał serca, powoduje przejściowy wzrost ciśnienia krwi, częstości akcji serca i ryzyko arytmii do migotania.
W chorobie wieńcowej, która jest bardzo często diagnozowana w związku z zawałem serca, dochodzi do nadmiernego zwężenia naczyń wieńcowych, niedostatecznego dopływu krwi do serca i objawów identycznych jak w przypadku zawału serca.
Naturalnie choroba ta nasila nawracające zawały serca, a przy nadmiernej aktywności fizycznej powoduje nawet i przyspiesza niewydolność serca i rozwój obrzęku płuc. Stan ten postępuje szybko i często kończy się śmiercią.
Pacjenci, którzy przeszli zawał serca, w żadnym wypadku nie powinni unikać spacerów i aktywności sportowej. Jednak wszystko należy robić z umiarem i nie biegać maratonu. Niektóre osoby powinny jednak zminimalizować aktywność fizyczną do najniższego możliwego poziomu. Są to osoby, które przeszły powtarzające się zawały serca, mają przewlekłą niewydolność serca z niską frakcją wyrzutową i dlatego są w grupie wysokiego ryzyka. Nawet najmniejszy wysiłek może narazić ich na ryzyko.
Długość niepełnosprawności zależy od kilku czynników, zakresu zawału serca lub wczesnej diagnozy i leczenia. Oczywiście zależy to również od ogólnego stanu zdrowia danej osoby.
O tak poważnym stanie należy powiadomić lekarza.
Zapomnij o nawykach z przeszłości
Nawyki są szkodliwe dla zdrowia na kilku poziomach. Nie są korzystne dla zdrowia, ale wciąż im ulegamy. Winne są uzależnienia od tych substancji. Należą do nich palenie tytoniu, nadmierne spożywanie napojów zawierających kofeinę, alkoholizm, nadużywanie narkotyków i, coraz częściej w dzisiejszych czasach, stosowanie sterydów.
Nikotyna powoduje zwężenie naczyń krwionośnych, w tym naczyń wieńcowych, i niedokrwienie mięśnia sercowego. Skutkuje to bólem w klatce piersiowej. Wraz z innymi substancjami zawartymi w papierosie zwiększa ryzyko zakrzepów krwi. Szczególnie zagrożone są kobiety, które palą i przyjmują środki antykoncepcyjne o podobnym działaniu. Również palacze płci męskiej, którzy ulegają pragnieniu idealnego ciała i wstrzykują sterydy.
Alkohol z kolei rozszerza naczynia krwionośne, zmuszając chore serce do szybszej pracy i pompowania potencjalnie niewystarczającej ilości krwi. Powoduje szybsze bicie serca i zwiększa ryzyko arytmii. Oczywiście jego destrukcyjny wpływ na naczynia krwionośne i cały organizm jest również dobrze znany.
Po zawale serca stałe leczenie i regularne kontrole kardiologiczne
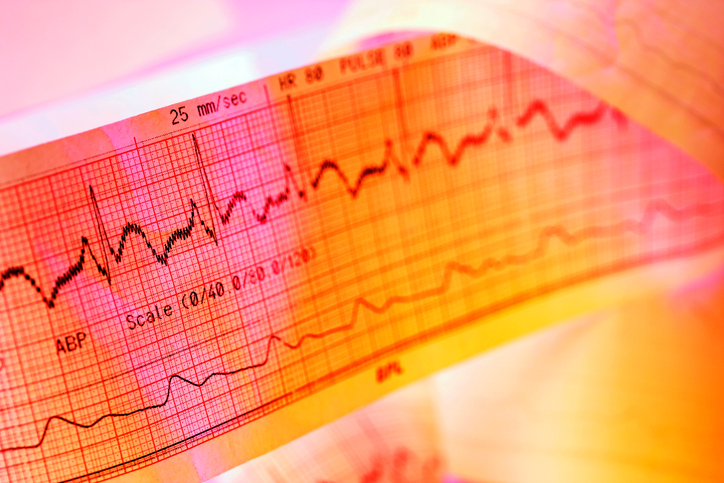
Chore serce należy do lekarza. Po poważnym zawale serca mogą pozostać konsekwencje, dlatego konieczne jest regularne uczęszczanie na badania kontrolne w poradni kardiologicznej. Tam można wcześnie wykryć, czy stan się poprawia, reaguje na leczenie lub postępuje.
W przychodni lekarz wykonuje EKG, które może wykryć różne zmiany w funkcjonowaniu serca. Mierzone jest również ciśnienie krwi, które może zwiększać ryzyko ponownego zawału serca. Pobierana jest również krew do badań laboratoryjnych. Podwyższony poziom cholesterolu lub jego konsystencja i gęstość, które mogą powodować nawracające tworzenie się skrzepów, mogą być wcześnie wykryte we krwi.
Pacjenci muszą przyjmować leki na stałe po pokonaniu zawału serca. Prawie wszyscy przyjmują leki rozrzedzające krew, takie jak aspiryna, warfaryna, prasugrel, klopidogrel i inne preparaty. W zależności od stanu, otrzymują leki na wysokie ciśnienie krwi (leki przeciwnadciśnieniowe), leki wspomagające czynność serca i drenaż lub leki na cholesterol.
Interesujące zasoby
Powiązane